每年的十月被稱為“粉紅十月”,即全球乳腺癌防治宣傳月,每年10月18日為乳腺癌防治宣傳日。

值此世界乳腺癌防治宣傳日之際,我們特邀我國乳腺癌領域知名專家王曉稼教授詳細介紹乳腺癌的預防與篩查。他表示,如果能在乳腺癌的早期階段發現并進行規范化的治療,患者的五年無病生存率可達95%。
專家介紹:

王曉稼教授
博士、主任醫師(二級)、博士生及博士后導師
中國科學院大學附屬腫瘤醫院/浙江省腫瘤醫院院長助理、乳腺內科主任
浙江省腫瘤智能診斷和分子技術研究中心副主任
中國臨床腫瘤學會(CSCO)乳腺癌專家委員會副主任委員
中國抗癌協會乳腺癌專業委員會常委、醫學倫理委員會常委
中華醫學會心血管病分會腫瘤心臟病學組委員
長三角腫瘤專科聯盟副會長
浙江省乳腺癌質控專家委員會主任委員
浙江省醫學會腫瘤內科分會主任委員、疼痛分會副主委
浙江省抗癌協會乳腺癌專業委員會主任委員、腫瘤內科專委會前任主委
浙江省免疫學會副理事長(腫瘤免疫與生物治療專業委員會前任主委)
浙江省轉化醫學學會副會長兼精準醫學分會會長
乳腺癌是什么?
世界衛生組織國際癌癥研究機構(IARC)發布了2020年全球最新癌癥負擔數據。統計顯示,2020年女性乳腺癌新增人數達226萬,首次超過肺癌成為全球第一大癌癥。中國每年大約新增乳腺癌患者42萬人,年發病率每年遞增3%到4%。
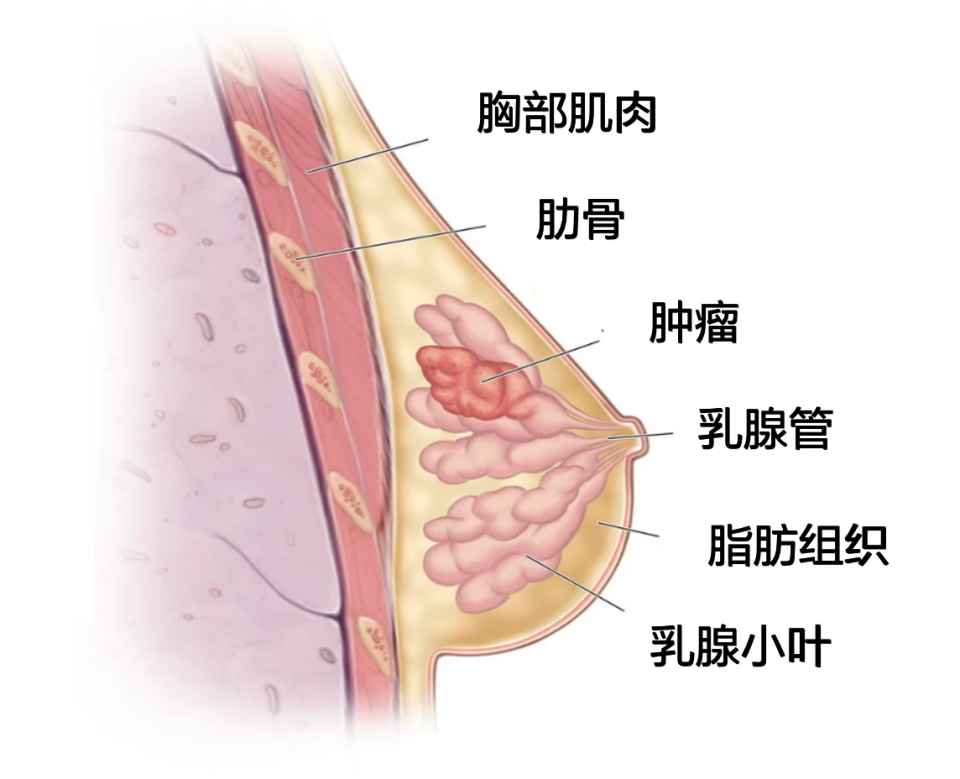
乳腺由皮膚、纖維組織、乳腺腺體和脂肪組成。乳腺癌是發生在乳腺上皮(導管或小葉上皮)組織的惡性腫瘤。可能的癥狀包括快速增大的乳房腫物、乳頭出現血性溢液、乳房的皮膚出現類似橘子皮的形態改變、乳頭內陷或回縮等。
乳腺癌有哪些風險因素?
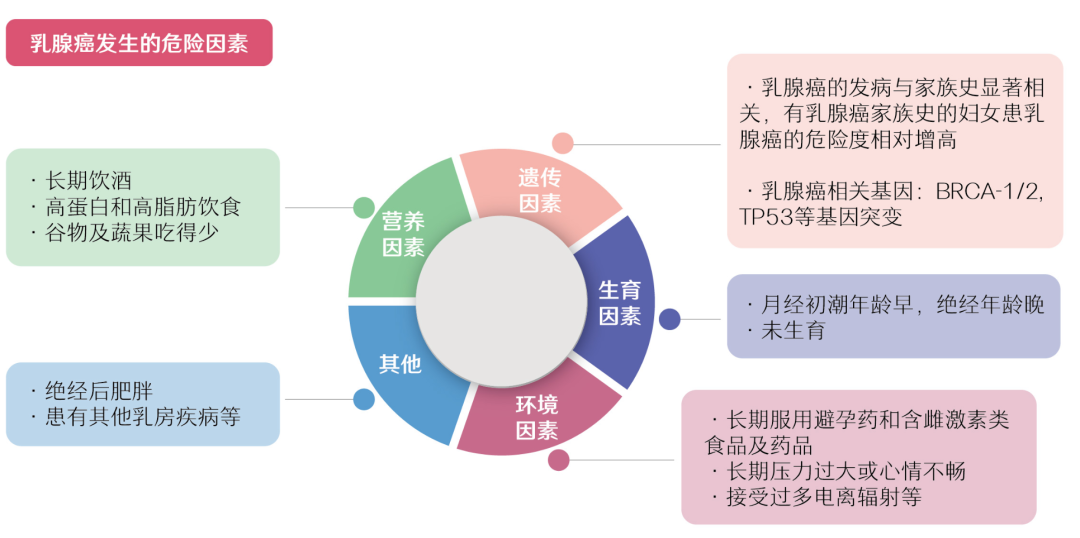
乳腺癌病因尚不完全清楚,乳腺癌的演變是一個多階段、多步驟過程,內在因素和外在因素的長期作用導致乳腺上皮細胞突變、癌變、發展和轉移。
高風險因素主要包括以下方面:
1.家族史和遺傳因素:乳腺癌是有明顯的家族易感性的。具有乳腺癌家族史的女性,其乳腺癌的發病風險比一般人群高2-3倍。家族因素并不完全等于遺傳因素,一些先天基因突變也會增加乳腺癌發病率,其中最主要的就是BRCA1和BRCA2兩個基因,如果攜帶BRCA1/2基因突變,乳腺癌發病風險顯著升高。
2.生育因素:乳腺癌的發病率與生育年齡之間存在相關性。據統計,首次生育年齡大于35歲的女性,相比于首產小于28歲的女性,乳腺癌的發病率要高3-5倍。未曾哺乳的女性,乳腺癌的發病率高于哺乳過的女性。此外月經初潮年齡早(<12歲),絕經年齡晚(>55歲),乳腺癌危險性也會增高。
3.肥胖因素:肥胖尤其是絕經后的肥胖,是乳腺癌發病高危因素。長期高脂肪、高蛋白飲食,是歐美發達國家的人的乳腺癌發病率比中國人更高的原因之一,在中國北上廣深等經濟發達的地區,其發病率直追西方國家。
4.放射暴露:電離輻射暴露與乳腺癌發生的危險是有明確的關聯。接受的輻射越多、越早,患有乳腺癌的風險就越大
5.其它因素:長期大量使用外源性雌激素;不良生活習慣,抽煙喝酒、熬夜;心理壓力巨大、有明顯的巨大精神創傷等,這些都可能是潛在的因素。
乳腺癌篩查有哪些方式?
早診早治是乳腺癌的二級預防。乳腺癌篩查是通過有效、簡便、經濟的乳腺檢查方法,對無癥狀女性開展篩查,以期早期發現、早期診斷及早期治療,最終降低乳腺癌的病死率,是針對無癥狀患者的一種早診措施。
乳腺癌篩查項目包括 :乳腺自我檢查、臨床乳腺查體以及乳腺影像檢查。乳腺自我檢查和臨床乳腺查體是乳腺癌篩查的基礎,建議所有女性定期進行自我檢查和臨床檢查。
乳腺影像檢查主要包括乳腺超聲、乳腺X線檢查以及乳腺MR成像。乳腺影像檢查可以提高乳腺癌早期診斷率,并降低乳腺癌病死率乳腺影像檢查可以提高乳腺癌早期診斷率,并降低乳腺癌病死率。
1.乳腺超聲
超聲檢查因其簡便易行、靈活直觀、無創無輻射等特點, 適用于所有疑診乳腺病變的人群,可同時進行乳腺和腋窩淋巴結的檢查。
2.乳腺X線檢查
乳腺疾病的最基本檢查方法,在檢出鈣化方面,具有其他影像學方法無可替代的優勢,但對于致密型乳房病變的診斷是受限的,且有放射性損害,對年輕女性患者不作為首選檢查方法。
3.乳腺MR成像
乳腺MR成像具有極好的軟組織分辨率,是乳腺X線攝影和彩超檢查以外的重要影像學檢查手段,它對乳腺癌有非常高的敏感性。由于經濟成本問題,雖然不作為篩查的常規推薦,但在臨床工作中對于乳腺X線和超聲無法明確的病變應進行此項檢查。
乳腺腫瘤的最終診斷是病理檢查,臨床查體和影像學檢查有惡性傾向者需要活檢。
哪些人群需要乳腺癌篩查?
乳腺癌診療指南按年齡給予推薦:對于一般風險人群,20-39歲的女性,不常規推薦定期篩查;40-69歲的女性,每1-2年1次,可采用乳腺X線檢查和/或乳腺超聲檢查;≥70歲的女性,有癥狀或可疑體征時進行影像學檢查。
而罹患乳腺癌的高危人群, 主要包括:
一是有明顯的乳腺癌遺傳傾向者(滿足條件之一):1.一級親屬有乳腺癌或卵巢癌病史;2.二級親屬50歲前患乳腺癌2人及以上;3.二級親屬50歲前患卵巢癌2人及以上;4.至少1位一級親屬攜帶已知BRCA1/2基因致病性突變,或自身攜帶BRCA1/2基因致病性突變。
二是既往診斷為乳腺不典型增生,或小葉原位癌。
三是既往30歲前接受過胸部放療等。
建議對乳腺癌高危人群提前進行篩查(小于40歲),篩查間期推薦每年1次,篩查手段整體原則應聯合乳腺X線檢查和乳腺超聲,必要時還可以應用MRI等影像學手段。
乳腺癌的預防建議
養成健康的生活方式,遠離煙酒,合理營養,保持健康體重,堅持鍛煉;
適時生育,母乳喂養;
避免攝取含激素類的藥品或食品;
參加乳腺篩查,定期體檢。
參考文獻
1.https://my.clevelandclinic.org/health/diseases/3986-breast-cancer
2.乳腺癌癌診療指南(2022版)
3.何英. 乳腺癌有哪些致病因素[J]. 2020.





